关注韩松大夫视频号,观看更多内容

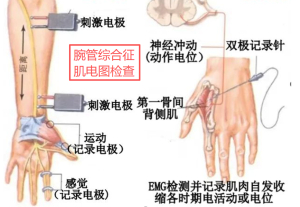
手腕“卡壳”了?彩超带你看清腕管里的“隐形压迫”
很多人都有过这样的经历:长时间手部、腕部劳力活动后,手腕又麻又痛,甚至半夜会被“麻醒”,甩甩手才能缓解。如果这种情况反复出现,可能是患上了“腕管综合征”——一种因腕管内正中神经受压迫引发的常见疾病。而彩超检查,就像一双“透视眼”,能清晰看到腕管里的问题所在。今天就来聊聊,彩超下的腕管综合征会露出哪些“蛛丝马迹”。
一、先认识一下:腕管里有什么?
腕管是手腕掌侧一个由腕骨和腕横韧带围成的“管道”,里面挤着9条肌腱和1条重要的神经——正中神经。正中神经负责拇指、食指、中指的感觉,以及部分手指的运动功能。当腕管空间变小时,正中神经就会被“挤伤”,出现手麻、无力等症状。
二、彩超下,正中神经会“诉苦”!
作为无创、便捷的检查方式,彩超能实时观察正中神经的形态和状态,它的“受压信号”主要有这几点:
1. 变扁、变宽,像被压扁的吸管
正常情况下,腕管内的正中神经呈圆形或椭圆形,质地均匀。受压后,神经会在压力最大的部位(通常是腕横韧带下方)变扁,横截面积增大(正常一般小于10mm²,受压后可能超过12mm²),就像一根圆润的吸管被硬生生压扁,形态变得不规则。
2. 内部“纹理”紊乱,回声变低
健康的神经内部有清晰的“束状纹理”,类似一束整齐的细线。受压后,神经纤维受损、水肿,这些纹理会变得模糊、紊乱,彩超下的回声(即图像的亮度)也会变低,显得“灰蒙蒙”的,提示神经已经出现水肿和损伤。
3. “活动度”变差,像被粘住的绳子
正常神经在腕管内有一定的滑动空间,屈伸手腕时会轻微移动。受压后,由于周围组织水肿或粘连,神经的活动度会明显降低,就像一根被胶水粘住的绳子,动起来很僵硬。
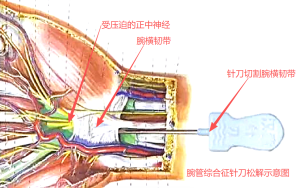
三、腕横韧带:增厚就是“罪魁祸首”之一
腕横韧带是腕管的“天花板”,它质地坚韧,正常厚度一般不超过3mm。如果因为长期劳损、炎症等原因变得肥厚,就会直接压缩腕管空间,挤压正中神经。
彩超下,肥厚的腕横韧带会清晰显示为“变厚的条带”,厚度可能超过3mm甚至更厚,像一块凸起的“挡板”,死死压住下方的正中神经,这也是导致神经受压的最常见原因之一。
四、还有这些“帮凶”可能被彩超发现
除了腕横韧带肥厚,腕管内的其他问题也可能压迫神经,彩超同样能“揪出”它们:
- 肌腱水肿或滑膜炎:长期过度使用手腕,肌腱可能发炎、水肿,挤占腕管空间,彩超下可见肌腱增粗、周围有积液。
- “不速之客”:囊肿或肿瘤:腕管内偶尔会出现腱鞘囊肿、脂肪瘤等占位性病变,它们像“外来物”一样占据空间,压迫神经,彩超能清晰显示这些肿物的大小和位置。
五、为什么要做彩超?
彩超不仅能明确正中神经是否受压、受压程度,还能找到压迫的原因(是韧带肥厚还是其他病变),帮助医生判断病情:比如轻度受压可能通过休息、护腕固定缓解;如果神经明显变扁、韧带严重肥厚,可能需要手术松解韧带,给神经“减压”。
总结
腕管综合征的“幕后黑手”往往藏在腕管深处,而彩超就像一位细心的侦探,通过观察正中神经的形态、腕横韧带的厚度,以及周围组织的状态,让“压迫”无处遁形。如果你的手腕经常麻痛,不妨让彩超帮你看看——早发现、早干预,才能让手腕尽快摆脱“束缚”,灵活如初。
超声诊断腕管综合征的标准
超声诊断腕管综合征(Carpal Tunnel Syndrome, CTS)主要依靠评估正中神经的形态学改变、腕横韧带的状态以及腕管内其他结构的情况。虽然没有一个单一的、绝对的“金标准”数值适用于所有人群(存在个体差异、测量方法差异和设备差异),但以下是被广泛接受和应用的超声诊断标准和重要征象:
? 核心诊断标准
- 正中神经横截面积增大:
- 测量位置: 最常在豌豆骨(pisiform)水平或钩骨钩(hamate hook)水平进行测量(这两个位置是标准测量点,尤其是豌豆骨水平)。
- 临界值: 这是最常用和最具诊断价值的指标。
- 最广泛接受的临界值:≥ 10 mm² (很多研究支持此值,敏感性约80-90%,特异性约60-90%)。
- 范围: 临界值在文献中报道略有不同,通常在 9 mm² 到 15 mm² 之间。≥ 9 mm² 作为临界值敏感性更高但特异性稍低;≥ 12-15 mm² 特异性更高但敏感性降低。
- 测量方法: 使用超声探头横切扫查,在选定的标准水平(如豌豆骨),沿着神经外膜边缘描记轮廓测量其横截面积(CSA)。注意不要包括周围的腱周膜或腱鞘。
- 意义: 神经受压后发生肿胀是CTS最直接和可靠的超声征象。
- 正中神经扁平化:
- 测量指标: 扁平率 – 在桡骨远端水平(腕管入口处近端)测量正中神经的最大横径(左右径)与前后径(厚度)的比值。
- 临界值:扁平率 > 3 (即神经宽度是厚度的3倍以上)。
- 意义: 神经在进入腕管受压点近端因卡压而变得扁平。此指标常与CSA增大结合使用,单独使用价值有限。
? 重要的辅助征象
- 正中神经回声减低:
- 受压肿胀的正中神经内部水肿,导致其正常的束状(蜂窝状)回声结构变得模糊或消失,整体回声低于邻近的肌腱(正常情况下神经回声应略高于或等于肌腱)。
- 这是一个主观性较强的指标,但对有经验的医师有提示意义。
- 腕横韧带向掌侧弓形凸出:
- 正常腕横韧带在超声下呈平直或轻微向掌侧凸起的低回声带。CTS时,由于腕管内压力增高,韧带可呈现明显的向掌侧弓形弯曲(凸起)。
- 此征象特异性较高。
- 动力检查(动态超声):
- 让患者主动屈伸手指或手腕,观察:
- 屈肌腱的活动是否加剧对正中神经的压迫。
- 正中神经是否在肌腱活动时被动态地压向腕横韧带的浅层。
- 是否存在肌腱的半脱位或不稳定(较少见)。
- 动态检查有助于发现静态图像上不明显的卡压或评估卡压的机制。
- 让患者主动屈伸手指或手腕,观察:
- 滑膜(腱周)增厚/滑膜炎:
- 观察屈肌腱周围的腱周膜或腱鞘是否增厚、回声减低(提示滑膜炎),这在类风湿关节炎等炎症性疾病相关的CTS中常见。增厚的滑膜会占据腕管空间,压迫神经。
- 占位性病变:
- 超声能清晰显示腕管内可能导致CTS的占位性病变,如腱鞘囊肿、脂肪瘤、血管瘤、异常的肌肉(如掌长肌深头或蚓状肌异常插入)、痛风石、淀粉样沉积物、血肿等。
⚠ 诊断注意事项
- 双侧对比: 常规应同时扫查对侧手腕,即使对侧无症状,也可作为个体化的内部对照。明显的双侧差异(如患侧CSA比健侧大2 mm² 或以上)是强有力的诊断依据。
- 结合临床: 超声诊断必须紧密结合患者的临床症状(夜间麻木、疼痛、桡侧三指半感觉异常)和体征(Tinel征阳性、Phalen试验阳性、大鱼际肌萎缩/无力)。 不能仅凭超声结果诊断CTS。
- 测量标准化: 使用标准的测量平面(豌豆骨或钩骨钩水平)和方法(沿神经外膜描记CSA)至关重要,以确保结果的可重复性和可比性。
- 临界值的局限性: 临界值(如10 mm²)是一个统计学概念,存在假阳性和假阴性。例如,非常瘦小或肌肉发达的人神经基础CSA可能偏小或偏大。临床高度怀疑但CSA未达临界值时,需结合其他征象(如扁平率、动力检查、健侧对比)综合判断。
- 神经变异: 注意是否存在正中神经的解剖变异(如永存正中动脉伴行)。
- 排除其他疾病: 超声有助于鉴别颈神经根病(如C6/C7神经根受压)、臂丛神经病变、旋前圆肌综合征等其他引起手部麻木的上游神经卡压。
? 总结超声诊断CTS的核心要点
- 正中神经在豌豆骨/钩骨钩水平的横截面积增大(CSA ≥ 10 mm² 是强有力证据)是最重要的诊断标准。
- 结合正中神经在桡骨远端的扁平化(扁平率 > 3)可增加诊断信心。
- 观察神经回声是否减低、腕横韧带是否弓形凸出。
- 进行动力检查评估动态卡压。
- 寻找腕管内占位性病变或滑膜增厚等继发因素。
- 常规进行双侧对比扫查。
- 最终诊断必须结合临床症状和体征。
超声因其无创、便捷、实时动态、可显示神经形态及周围结构、成本相对较低等优点,已成为诊断CTS的重要影像学工具,常作为肌电图(EMG)的补充或首选影像学检查。掌握上述标准和征象是进行准确超声诊断的基础。?⚕️