膝关节滑膜炎全解析:从病因到治疗的全程指南
在日常生活中,膝关节肿胀积液是一个常见的困扰,很多人会将其直接等同于滑膜炎。但实际上,二者不能完全划等号。膝关节肿胀积液通常是滑膜炎的主要症状,却并非滑膜炎所独有。为了让大家更清晰地认识膝关节滑膜炎,下面将从病因、症状表现、鉴别诊断到治疗方法进行全面科普。
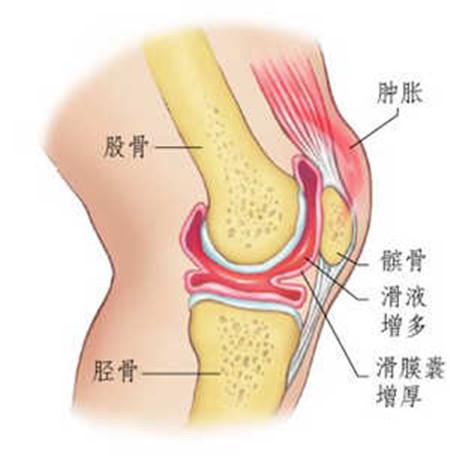
滑膜炎与关节肿胀积液的关系
滑膜炎是指膝关节内衬的滑膜组织发生了炎症,这是 “因”;而关节肿胀积液则是滑膜发炎后,滑液分泌过多、吸收障碍,在关节腔内积聚形成的,这是 “果”。不过,除了滑膜炎,严重骨关节炎、类风湿关节炎等自身免疫性疾病、感染性关节炎、痛风或假性痛风以及关节内损伤等其他疾病,也可能导致膝关节积液。所以,膝关节肿胀积液最常见的原因是滑膜炎,但必须查明导致滑膜炎的根本原因,才能进行有效治疗。
滑膜炎的病因学
滑膜炎本质上是关节内衬的滑膜组织对某种刺激或损伤产生的炎症反应,其病因多样,主要可分为以下几类:
创伤与过度使用(约 40%)
这是日常生活中最常见的一类原因,通常与关节的机械性损伤有关。
- 急性创伤:比如膝关节扭伤、半月板或韧带损伤、骨折等,这些损伤会直接刺激或损伤滑膜,引发炎症和积液。
- 慢性劳损:由于长期过度使用关节或重复性高强度动作,导致滑膜受到反复的摩擦和刺激,常见于运动员、重体力劳动者、肥胖人群。
退行性病变(约 25%)
随着年龄增长,关节会发生退行性变化。其中,骨关节炎是中老年人群中滑膜炎非常常见的原因。关节软骨磨损后,产生的碎屑会刺激滑膜,同时骨骼边缘的骨质增生(骨刺)也可能摩擦滑膜,引发炎症。
自身免疫性疾病(约 15%)
当免疫系统功能异常,“误攻击” 自身关节组织时,就会引发滑膜炎。类风湿关节炎是慢性滑膜炎最常见的自身免疫性原因,免疫系统持续攻击滑膜,导致其增生、肥厚,形成 “血管翳”,破坏软骨和骨骼,通常表现为多关节、对称性的疼痛和肿胀,且晨僵时间较长(通常超过 30 分钟)。
代谢性疾病(约 10%)
体内物质代谢异常,某些物质在关节内沉积也会刺激滑膜。痛风就是典型代表,由于体内尿酸水平过高,形成尿酸盐结晶沉积在关节内(包括滑膜),引起剧烈的炎症反应,通常是突发性的剧痛、红肿。
感染性因素(约 8%)
细菌、病毒等病原体侵入关节可直接引发感染性滑膜炎。
- 细菌性感染:如金黄色葡萄球菌感染,可引起化脓性滑膜炎,通常起病急,伴有红、肿、热、痛及发热等全身症状,是骨科急症,需要立即处理。
- 结核性等其他感染:由结核杆菌引起的滑膜炎病程较为缓慢,症状可能更隐匿。
其他因素(约 2%)
其他较少见的原因还包括医源性因素,如关节穿刺或手术操作不当可能引发感染;内分泌紊乱,例如女性在经期、妊娠期、产后和绝经期,激素水平的变化可能诱发滑膜炎;以及肿瘤类病变,如色素沉着绒毛结节性滑膜炎,是介于良性与恶性之间的肿瘤性病变。
滑膜炎的症状表现
不同病因引起的滑膜炎,症状表现有所差异:
- 创伤 / 过度劳损:有明确外伤史、运动后或劳累后疼痛肿胀加重,休息后可缓解。
- 骨关节炎(退变):中老年人群多见,缓慢起病,关节疼痛、僵硬(活动后减轻),可能有 “骨摩擦音”。
- 类风湿关节炎(免疫):多关节(常对称)、持续性疼痛和肿胀,晨僵明显(持续时间常超过 30 分钟),可能伴有疲劳、低热等全身症状。
- 痛风(代谢):突发的剧烈疼痛、红肿、发热,常见于夜间发作,疼痛难以忍受,常见于第一跖趾关节(大脚趾)、踝、膝。
- 感染性:关节区域红、肿、热、痛明显,往往伴有发热、寒战等全身症状。
滑膜炎的鉴别诊断
诊断滑膜炎是一个综合性的过程,医生会通过以下步骤进行:
病史询问(问诊)
详细了解症状,如什么时候开始肿的、有无外伤、疼痛程度、晨起有无僵硬感等;同时了解既往史,如有无痛风、类风湿等其他疾病。
体格检查
- 视诊:观察膝关节有无肿胀、红肿、肌肉萎缩。
- 触诊:按压膝关节周围,寻找压痛点;感受皮肤温度是否升高;最重要的一个体征是浮髌试验,按压髌骨(膝盖正前方的骨头),感觉它有上下浮动感,就像压一个浮在水面上的软木塞,这是判断关节内有积液的典型方法。
- 动诊:检查关节的活动范围,是否有活动受限。
影像学检查
- B 超(超声波):是诊断滑膜炎和关节积液非常敏感且无创的检查,可以清晰地看到滑膜是否增厚、血流信号是否增加(提示炎症)以及积液的量。
- X 光片:主要用于排除骨骼本身的问题,如骨折、骨赘(骨刺)、关节间隙狭窄(提示软骨磨损)等,它看不到滑膜和积液。
- 磁共振(MRI):是诊断软组织(滑膜、软骨、半月板、韧带)的 “金标准”,能非常清晰地显示滑膜增厚的程度、积液量,并能发现潜在的损伤(如半月板撕裂),是全面评估膝关节状况的最佳手段。
实验室检查(抽血化验)
如果怀疑是全身性疾病引起的,医生会建议抽血检查,包括血常规(查看白细胞计数,判断有无感染)、血沉(ESR)和 C 反应蛋白(CRP)(判断炎症水平)、类风湿因子(RF)和抗 CCP 抗体(用于筛查类风湿关节炎)、尿酸(用于判断是否与痛风有关)等。
关节穿刺(抽积液)
在严格无菌操作下,用针抽出关节内的积液。通过外观检查和化验分析来辅助诊断,正常滑液是淡黄色清亮的;化脓性感染积液是脓性的;痛风积液可能是乳白色的;血性积液提示可能有严重损伤或出血性疾病。同时检查白细胞计数、有无晶体(痛风)、有无细菌(感染)。
通过以上组合方法,医生不仅可以确诊 “滑膜炎”,更重要的是明确滑膜炎的根本原因,从而制定正确的治疗方案。
滑膜炎的治疗方法
治疗原则是控制炎症、消除积液、缓解疼痛、治疗原发病、恢复功能,分为非手术治疗和手术治疗。
急性期治疗(基础核心)
- 休息(Rest):减少关节活动和负重,避免加重炎症,严重时可能需要拐杖。
- 冰敷(Ice):用毛巾包裹冰袋,每次敷 15-20 分钟,每天多次,可有效减轻肿胀和疼痛。
- 加压(Compression):使用弹性绷带或护膝适当加压包扎,有助于限制肿胀。
- 抬高(Elevation):休息时将患肢抬高,最好高于心脏水平,利用重力促进液体回流,减轻肿胀。
药物治疗(需在医生指导下使用)
- 非甾体抗炎药(NSAIDs):外用药如扶他林(双氯芬酸二乙胺乳胶剂)等,直接作用于患处,副作用小;口服药如布洛芬、塞来昔布、萘普生等,有效抗炎镇痛。
- 糖皮质激素:如果炎症严重,口服药效果不佳,医生可能会建议关节腔穿刺抽液后注入皮质激素(俗称 “打封闭针”),能强效、快速地消除炎症,但不宜频繁使用。
- 治疗原发病的药物:如果是类风湿关节炎,需用抗风湿药物(DMARDs);如果是痛风,需用降尿酸药物(如别嘌醇、非布司他);如果是感染,必须使用抗生素(细菌性)或抗病毒药物。
物理治疗和康复锻炼
急性期过后,在医生或康复师指导下进行。物理治疗如超短波、低频电疗等,可以促进炎症吸收;康复锻炼至关重要,从简单的股四头肌等长收缩(绷劲)开始,逐渐增加活动度训练和力量训练,以恢复关节功能、稳定关节、防止肌肉萎缩。
手术治疗
绝大多数滑膜炎不需要手术,手术仅适用于经保守治疗无效的慢性、顽固性滑膜炎,可通过微创关节镜切除大量增生的滑膜组织;以及针对原发病的手术,如因半月板损伤导致的,需关节镜下行半月板缝合或修整术。
日常预防与注意事项
预防滑膜炎,关键在于减少关节的过度负荷和避免损伤:
- 控制体重:减轻膝关节等负重关节的压力。
- 合理运动:选择游泳、骑自行车等低冲击性运动,避免突然增加运动强度,运动前充分热身。
- 加强保护:进行高风险运动或重体力劳动时,佩戴合适的护具(如护膝)。
- 注意保暖:避免关节长时间受寒冷、潮湿刺激。
- 均衡饮食:多摄入富含维生素 C 的蔬果,促进胶原合成,痛风患者需严格限制高嘌呤食物(如动物内脏、海鲜)。
重要提示:如果关节出现持续肿胀(超过两周)、剧烈疼痛、活动严重受限,或伴有发热等症状,请务必及时前往医院就诊,以便获得准确的诊断和规范的治疗。保护关节健康,从日常点滴做起。