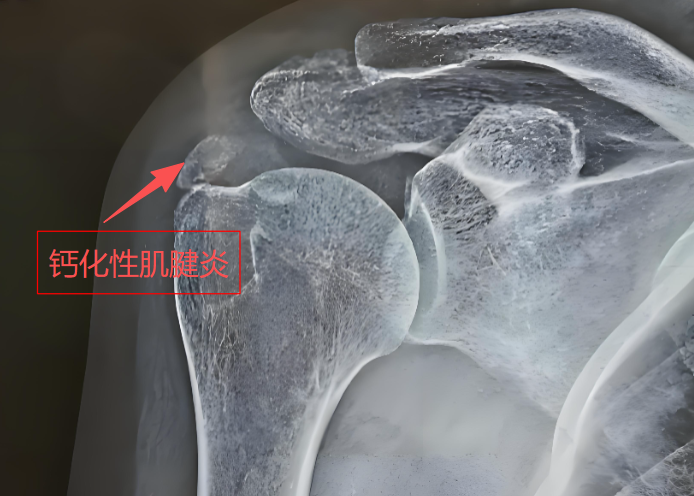
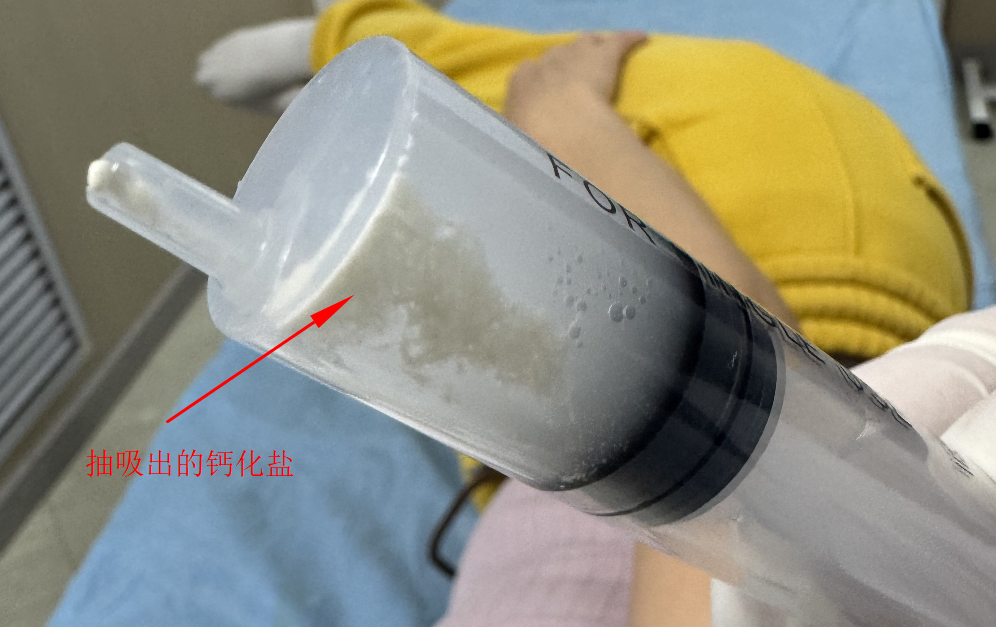
一、钙化性肌腱炎:不可忽视的 “剧烈痛性肩病”
(一)临床特点:以 “撕裂样剧痛” 为核心标志
钙化性肌腱炎最显著的临床特点是疼痛强度远超普通肩部疾病,其疼痛具有三大典型特征:
- 疼痛剧烈且突发:多表现为肩部撕裂样、刀割样疼痛,VAS 评分常达 7-9 分(满分 10 分),部分患者因疼痛无法完成穿衣、梳头等基础动作,甚至影响睡眠;
- 夜间痛显著:平卧时肩峰下间隙压力升高 30% 以上,导致患者频繁痛醒,严重者需保持坐位或侧卧(健侧在下)才能入睡,睡眠质量大幅下降;
- 疼痛与钙化分期强关联:钙化前期(纤维软骨转化期)、静息期(钙化稳定期)多无症状,疼痛集中在钙化后期(吸收期)—— 此阶段巨噬细胞吞噬钙晶体引发 “炎症风暴”,疼痛可持续数天至数周,若不干预可能诱发肩袖撕裂。
(二)临床表现:疼痛伴随功能受限
- 局部症状:肩部前外侧或三角肌区域压痛明显,按压肩峰下间隙时疼痛加剧;部分患者可触及肌腱增厚感,严重时肩关节活动受限,尤其是前屈、外展、外旋动作(如举臂过头顶、转动门把手);
- 全身关联症状:糖尿病患者(患病率比普通人群高 2.3 倍)、甲状腺功能减退患者更易发病,部分患者可伴随肩部轻微肿胀,但无发热等全身感染症状;
- 病程特点:多为慢性起病、急性加重,部分患者因过度劳累(如长期提重物、频繁甩肩)诱发疼痛突然加剧,少数患者因误诊为 “肩周炎” 盲目锻炼,导致疼痛进一步加重。
(三)发生机理:钙盐沉积与炎症反应的 “恶性循环”
钙化性肌腱炎的发生是 “肌腱损伤 – 钙盐沉积 – 炎症激活” 的渐进过程,核心机理可分为三阶段:
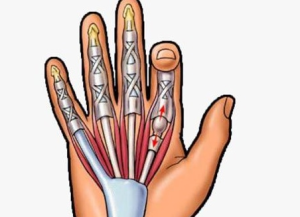
- 肌腱微损伤与代偿:肩袖肌腱(尤其冈上肌腱)因血供薄弱(“危险区” 位于肌腱止点 1cm 内),长期过度使用(如反复举臂)导致纤维撕裂,机体启动修复机制,成纤维细胞转化为软骨样细胞,为钙盐沉积奠定基础;
- 钙盐异常沉积:软骨样细胞分泌碱性磷酸酶,促进羟基磷灰石晶体在肌腱内沉积,形成钙化灶(直径多为 2-10mm),此阶段为 “静息期”,无明显疼痛;
- 吸收期炎症爆发:当钙化灶开始吸收时,巨噬细胞、中性粒细胞聚集吞噬钙晶体,释放 IL-1β、TNF-α 等促炎因子,激活补体系统;同时,钙化灶周围肉芽组织增生、积液增多,导致肩袖间隙压力升高(可达正常水平的 2-3 倍),压迫神经末梢,最终引发剧烈疼痛 —— 这也是 “为何无症状患者突然出现剧痛” 的核心原因。
二、超声导引下钙化性肌腱炎灌注治疗:精准破解 “痛与钙” 难题
(一)治疗特点:实时可视化的 “微创清除术”
相较于传统治疗,超声导引下灌注治疗凭借 “精准、微创、高效” 成为中重度患者的首选,核心特点包括:
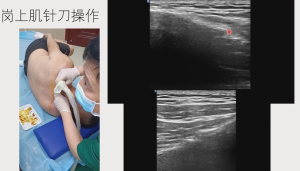
- 实时定位,零误穿:采用 7-12MHz 高频超声,可清晰显示钙化灶的位置(如冈上肌腱 “危险区”)、形态(泥沙样 / 块状)、活性(伴血流信号提示吸收期),穿刺针沿超声引导线刺入,避免盲穿损伤腋神经、旋肱后血管;
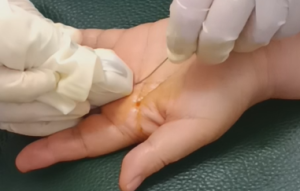
- 靶向清除钙化物:通过 22G 穿刺针直达钙化灶中心,先负压抽吸牙膏状 / 泥沙样钙化物,再用 无菌生理盐水反复灌注抽吸,钙化物清除率达 85%-90%,从根源消除致炎源;
- 即时缓解疼痛:灌注过程中可快速引流炎性积液,降低肩峰下间隙压力(术后即时压力下降 40%-60%),术后 1 周内 70%-90% 患者 VAS 评分降至 2 分以下,夜间痛消失率达 85%;
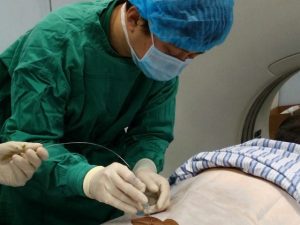
- 微创安全:全程为门诊操作(20-30 分钟完成),无需全麻,仅局部麻醉;并发症发生率仅 2%-5%,且多为轻微局部血肿(1-2 周自行吸收),无神经损伤、肌腱撕裂等严重风险。
(二)治疗方式区别:为何选择超声灌注?
将超声导引下灌注治疗与保守治疗、其他介入治疗、手术治疗对比,优势一目了然:
| 治疗方式 | 核心作用 | 疼痛缓解时间 | 钙化物清除率 | 并发症风险 | 适用人群 |
| 保守治疗(药物 + 冲击波) | 缓解炎症、促进钙吸收 | 2-4 周 | 30%-50% | 药物胃肠道刺激(5%) | 轻度疼痛、钙化灶 < 3mm 者 |
| 盲穿灌注治疗 | 尝试清除钙化物 | 2-3 周 | 50%-60% | 误穿血管 / 神经(10%) | 无超声设备、钙化灶表浅者 |
| 类固醇注射 | 短期抑制炎症 | 即时(短期) | 0% | 肌腱萎缩(8%-12%) | 疼痛应急缓解、拒绝穿刺者 |
| 超声导引下灌注治疗 | 精准清除钙化物 + 抗炎 | 1 周内 | 85%-90% | 局部血肿(2%-5%) | 中重度疼痛、保守治疗无效者 |
| 关节镜手术 | 彻底清除钙化灶 + 修复肩袖 | 2-3 周 | 95% 以上 | 感染(1%-2%)、粘连 | 伴肩袖撕裂(>5mm)者 |
三、术后康复:遵循 “组织愈合节奏”,避免二次损伤
超声导引下灌注治疗后,康复需遵循 “零疼痛、零酸胀、零静态用力” 原则,分三阶段递进,确保肌腱修复与功能恢复同步:
(一)血管诱导期(术后 0-4 周):保护新生血供
- 核心目标:促进肌腱局部血供重建,避免钙化灶残留区域损伤;
- 推荐动作:前两周在炎症期,应吊带制动休息。两周后,可行钟摆运动(身体前倾,手臂自然下垂,顺时针 / 逆时针缓慢摆动,每次 5 分钟)、仰卧滑棒(仰卧位,手臂沿床面缓慢滑动,范围以不疼痛为宜);
- 禁忌:禁止提重物(>0.5kg)、过顶动作(如举臂梳头)、静态收缩(如靠墙推肩),避免阻断肌腱血流。
(二)胶原重塑期(术后 5-8 周):修复肌腱纤维
- 核心目标:促进胶原纤维有序排列,增强肌腱韧性;
- 推荐动作:水疗漂浮外旋(水中借助浮力缓慢外旋手臂)、俯卧重力辅助滑移(俯卧位,手臂自然下垂,借助重力缓慢外展);
- 关键原则:动作中若出现酸胀感,立即停止并休息 1-2 天,避免纤维撕裂。
(三)功能过渡期(术后 9-12 周):逐步恢复力量
- 核心目标:恢复肩关节日常活动能力;
- 推荐动作:低强度抗阻训练(用 0.5-1kg 哑铃进行离心 – 向心训练15分钟/日,如缓慢举臂再缓慢放下)、肩关节环绕(缓慢顺时针 / 逆时针环绕,幅度逐渐增大);注意:锻炼应适度,不能引起疼痛及不适。
- 终止指标:若出现夜间痛(VAS>1 分)、日间静息酸胀,立即退回上一阶段,避免过度训练。
四、总结
钙化性肌腱炎的核心矛盾是 “钙盐沉积引发的剧烈疼痛”,而超声导引下灌注治疗通过 “实时可视化定位 + 靶向清除钙化物”,实现了 “从对症止痛到对因治疗” 的突破。术后遵循分期康复原则,避免盲目锻炼,才能让患者在最小创伤下,快速回归正常生活 —— 这也是当前临床治疗钙化性肌腱炎的 “黄金路径”。